JORGE V. MARTÍNEZ 1, ASTRID RAUSH 2, ERNESTO D. EFRÓN 1, IGNACIO ZUBIAURRE 2, MARÍA VICTORIA PINONI 1, PATRICIA L. GIORGIO 1, MARÍA JOSÉ EUSEBIO 1, SERGIO C. VERBANAZ 1, ROSANA JORDAN 1
1Servicio de Infectología, 2 Servicio de Gastroenterología, Hospital Británico de Buenos Aires, Argentina
Resumen La diarrea por Clostridium difficile es reconocida de manera creciente en pacientes hospitalizados y se asocia con alta mortalidad. La vancomicina por vía enteral es el tratamiento antibiótico recomendado para las diferentes formas, incluso las más graves. Sin embargo, un grupo pequeño de pacientes desarrolla formas refractarias a ese tratamiento y no existen esquemas antibióticos alternativos recomendados para estos casos. El trasplante de microbiota fecal ha demostrado ser exitoso en una serie de casos de diarrea grave asociada a este microorganismo. Presentamos un caso de diarrea refractaria por C. difficile que fue tratada con éxito con una infusión de microbiota fecal.
Palabras clave: Clostridium difficile, trasplante de microbiota fecal, diarrea, infección hospitalaria
Abstract Refractory colitis by Clostridium difficile treated with fecal microbiota transplant. Clostridium difficile infection is an increasingly recognized cause of diarrhea in inpatients, frequently associated to high mortality. Vancomycin is the treatment of choice for all Clostridium difficile- associated diarrheas, with different degrees of severity. However, some patients develop refractory forms to that treatment and there are no alternative antibiotic schemes recommended for these cases. Fecal microbiota transplantation has been shown to be successful in a series of cases of severe diarrhea associated with this organism. We present a case of refractory C. difficile infection successfully treated with fecal microbiota transplantation.
Key words: Clostridium difficile, fecal microbiota transplant, diarrhea, hospital infection
Dirección postal: Jorge V. Martínez, Hospital Británico, Perdriel 74, 1280 Buenos Aires, Argentina
e-mail: jorgevmartinez57@gmail.com
Clostridium difficile es el agente causal más frecuentemente asociado a diarrea infecciosa nosocomial, Tiene alta mortalidad e incrementa los costos hospitalarios 1. El principal factor predisponente es el uso de antibióticos, que provoca una marcada alteración de la microbiota intestinal favoreciendo la colonización por Clostridium difficile. Según las características del huésped (inmunocompromiso, edad > 65 años, comorbilidades, etc.), la diarrea puede presentar diversas formas, desde leves a graves o complicadas con íleo, megacolon tóxico, perforación intestinal o sepsis. El tratamiento inicial recomendado para la diarrea asociada a C. difficile (DACD) es la interrupción del tratamiento antibiótico anterior y el inicio de otro con antibióticos activos contra C. difficile.
La vancomicina (VAN) por vía oral es el tratamiento recomendado en formas tanto leves como graves, debido a las altas concentraciones que alcanza en la luz intestinal. Se asocia con una tasa de éxito superior al 90%. En los últimos años se han agregado tratamientos con antibióticos como fidaxomicina (no disponible en Argentina) y otros en estudio (cadazolid, ridinilazol, surotomicina), así como estrategias que no incluyen antibióticos (bezlotoxumab, beta-lactamasas inhibidoras de antibióticos en la luz intestinal, bioterapias con concentrados de esporos de diferentes bacterias anaerobias o de C. difficile no toxigénicos) 2. Sin embargo, existen casos refractarios en los que no se observa mejoría e incluso puede ocurrir empeoramiento aun con el tratamiento adecuado. Ante esta situación se han utilizado altas dosis de VAN o combinaciones de antibióticos con resultados variables, pero estos tratamientos provocan mayor disbiosis intestinal, la que aumenta el riesgo de recurrencias futuras. El trasplante de microbiota fecal (TMF) ha sido utilizado con éxito en algunos casos y actualmente se lo recomienda para los recurrentes y refractarios 3. Presentamos un caso de DACD grave y refractaria al tratamiento antibiótico que revirtió con TMF.
Caso clínico
Mujer de 85 años con hipertensión arterial, depresión, enfermedad de Parkinson, que no había recibido antibióticos en los últimos 2 meses. Ingresó por sepsis con foco abdominal y diarrea profusa (Bristol 7 > 10/día). TA: 73/40 mmHg, FC: 100/min; recuento de leucocitos 14 700 células/mm3; hematocrito 32%; uremia 33 mg/dl, glucemia 100 mg/dl, recuento de plaquetas 281 000 cél/mm3. Ante el cuadro de sepsis se inició tratamiento antibiótico endovenoso con imipenem y VAN por vía oral. La determinación de toxinas A y B de C. difficile en materia fecal por enzimoinmunoensayo (ELFA VIDAS® C diff Tox A&B Biomerieux) fue positiva. Continuó con VAN por vía oral. La rectosigmoidoscopía mostró colitis pseudomembranosa. Ante la falta de mejoría del cuadro se agregó metronidazol endovenoso y tigeciclina. Ante un cuadro de DACD grave refractaria al tratamiento antibiótico se decidió realizar TMF.
Con la aprobación del Comité de Ética del Hospital se planteó a los familiares la utilización de esta estrategia de tratamiento, quienes accedieron a la realización del mismo.
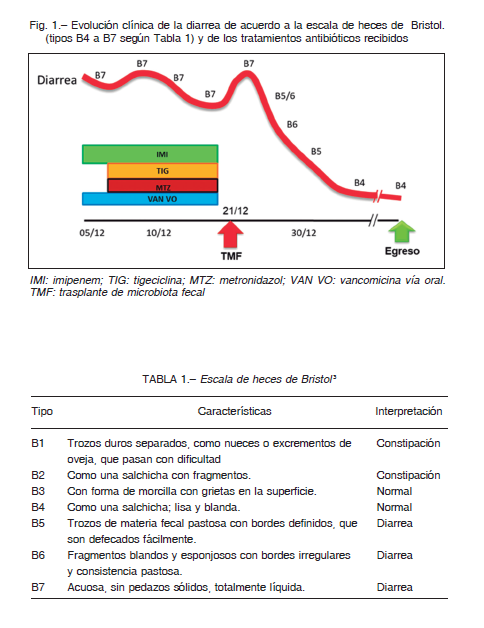
Se convoca a una reunión del comité de Bioética de la Institución que también da su aprobación Los familiares allegados a la paciente (hijos) firman un consentimiento informado. Se suspenden los antibióticos 24 h antes del TMF. Se coloca una sonda nasoyeyunal guiada por endoscopía y se administran 75 ml de la muestra de materia fecal (MF) de banco provista por el banco de microbiota de la División de Gastroenterología del Hospital de Clínicas José de San Martín de la Ciudad de Buenos Aires. La muestra era negativa para C. difficile, parásitos y enteropatógenos. Los donantes fueron negativos para hepatitis B (HBsAg), hepatitis A(IgM), hepatitis C (IgG) y HIV (ELISA). La MF descongelada fue infundida en un período de 5 minutos en alícuotas de 15 ml; posteriormente se realizó lavado de la sonda con agua bidestilada, y antes de retirar la sonda se constató la ausencia de reflujo. La paciente evolucionó favorablemente, con marcada mejoría de la diarrea de acuerdo a la escala de Bristol (Fig. 1, Tabla 1) 4.
Discusión
El TMF ha sido utilizado desde épocas remotas: hay registros de su uso en China hace 3000 años para el tratamiento de disenterías y envenenamientos. En 1958 cuatro pacientes con colitis pseudomembranosa fueron tratados exitosamente con enemas de materia fecal. Pero es en los últimos años que el TMF ha sido utilizado con creciente frecuencia para el tratamiento de múltiples afecciones. La disbiosis intestinal provocada por antibióticos es el principal factor que favorece las diarreas recurrentes. Estas recidivan en alrededor del 25% de los casos luego de un primer episodio y en más del 60% luego de más de tres episodios. Ello se debe fundamentalmente a la perpetuación de la disbiosis intestinal con los tratamientos con VAN y metronidazol. Existen varias estrategias para el tratamiento de las recurrencias frecuentes, la mayoría de las cuales se basa en la prolongación del uso de alguno de los antibióticos recomendados o una combinación de ellos5. El uso de VAN en dosis decrecientes y “en pulsos”, es decir mediante la administración cada 3 días de una dosis menor de VAN es recomendado para el tratamiento de recurrencias con una eficacia de alrededor del 80% 6. Su utilización está basada en que la administración intermitente de VAN permitiría restablecer la microbiota durante el período sin antibiótico, y favorecer el desarrollo de la forma vegetativa del Clostridium, sensible al tratamiento antibiótico, desde la forma esporulada, resistente al mismo. Sin embargo, este tratamiento también perpetúa la disbiosis intestinal.
El TMF está recomendado para las recurrencias múltiples, en las que incluso fue superior a VAN y fidaxomicina, y también para las formas refractarias, aunque con un nivel de evidencia menor 3, 7, 8.
Los datos de la literatura sobre la eficacia en las formas refractarias de DACD son escasos y provienen de comunicaciones de serie de casos 9. En un metaanálisis, Quraishi y col. compararon la eficacia del TMF versus VAN en formas recurrentes y refractarias; estos autores observaron una eficacia global del 92%, sin diferenciar la eficacia en cada una de estas dos formas de DACD 10. Ianiro y col. publicaron un estudio prospectivo aleatorizado comparando la eficacia de una versus dos o más infusiones de TMF en 56 pacientes con formas refractarias; observaron una eficacia del 75% con una infusión y del 100% con dos o más infusiones 11. Sin embargo, un metaanálisis de TMF en formas recurrentes reveló menores tasas de eficacia en estudios aleatorizados controlados (67%) en relación a estudios abiertos (82.7%) 12.
Existen varias maneras de administrar el TMF, una de ellas a través de la vía digestiva alta (sonda nasogástrica y nasoyeyunal). Más recientemente se ha incorporado la toma del TMF mediante cápsulas, incluso fuera del ámbito hospitalario, lo que facilita su administración. Esto no está exento de dificultades ya que se requiere la ingesta de alrededor de 30 cápsulas para lograr una cantidad adecuada de microbiota. La otra vía utilizada es la vía baja, mediante colonoscopía, rectoscopia o enemas, y también a través de ileostomía o colostomías en los casos de pouchitis por C. difficile 13, 14.
El TMF tiene pocos efectos adversos, que habitualmente son leves y autolimitados, afectan el tracto gastrointestinal (náuseas, distensión abdominal, flatulencia, diarrea); aparecen habitualmente pocas horas después del procedimiento y duran de 24 a 48 h. Raramente se han descripto otras complicaciones tales como bacteriemias. Los eventos fatales son muy infrecuentes y se asociaron a neumonía por aspiración, en casos de TMF por vía alta, en pacientes a los que se les administraron volúmenes mayores de 100 ml. En una revisión de efectos adversos asociados con TMF, Wang y col. comunicaron dichos efectos en 43.6% de los TMF por vía alta y 17.7% en los TMF realizados por vía baja; todos fueron leves y autolimitados en pocas horas. Los efectos adversos graves fueron descritos con mayor frecuencia en los TMF realizados por vía baja (6%) que en los realizados por vía alta 2% 15.
Nuestro caso se agrega a los ya publicados sobre DACD refractarios que han sido tratados exitosamente con TMF. El uso del TMF es una estrategia potencialmente útil, de fácil acceso y bajo costo, para el tratamiento de esta entidad. Son necesarios estudios prospectivos que aporten mayores evidencias sobre su eficacia y seguridad a largo plazo. Finalmente, debe destacarse la necesidad de reforzar las medidas de control de infecciones en al ámbito hospitalario para lograr el control de la diseminación de la infección.
Bibliografía
1. Cammarota G, Gallo A, Ianiro G, Montalto M. Emerging drugs for the treatment of Clostridium difficile. Expert Opin Emerg Drugs 2019; 24: 17-28.
2. Khanna S, Gerding DN. Current and future trends in Clostridioides (Clostridium) difficile infection management. Anaerobe 2019; pii: S1075-9964(19)30077-0.
3. Cammarota G, Ianiro G, Tilg H, et al. European consensus conference on faecal microbiota transplantation in clinical practice. Gut 2017; 66: 569-80.
4. Lewis SJ, Heaton KW. Stool form scale as a useful guide to intestinal transit time. Scand J Gastroenterol 1997; 32: 920-4.
5. McDonald LC, Gerding DN, Johnson S, et al. Clinical practice guidelines for Clostridium difficile infection in adults and children: 2017 Update by the Infectious Diseases Society of America (IDSA) and Society for Healthcare Epidemiology of America (SHEA). Clin Infect Dis 2018; 66: 987-94.
6. Sirbu BD, Soriano MM, Manzo C, Lum J, Gerding DN, Johnson S. Vancomycin taper and pulse regimen with
careful follow-up for patients with recurrent Clostridium difficile infection. Clin Infect Dis 2017; 65:1396-9.
7. Mullish BH, Quraishi MN, Segal JP, et al. The use of faecal microbiota transplant as treatment for recurrent or refractory Clostridium difficile infection and other potential indications: joint British Society of Gastroenterology (BSG) and Healthcare Infection Society (HIS) guidelines. Gut 2018; 67: 1920-41.
8. Lodberg Hvas C, Dahl Jørgensen SM, Jørgensen SP, et al. Fecal microbiota transplantation is superior to fidaxomicin for treatment of recurrent Clostridium difficile infection. Gastroenterology 2019; 156: 1324-32.
9. Yoon SS, Brandt LJ. Treatment of refractory/recurrent C. difficile-associated disease by donated stool transplanted via colonoscopy: a case series of 12 patients. J Clin Gastroenterol 2010; 44: 562-6.
10. Quraishi MN, Widlak M, Bhala N, et al. Systematic review with meta-analysis: the efficacy of faecal microbiota transplantation for the treatment of recurrent and refractory Clostridium difficile infection. Aliment Pharmacol Ther 2017; 46: 479-93.
11. Ianiro G, Masucci L, Quaranta G, et al. Randomised clinical trial: faecal microbiota transplantation by colonoscopy plus vancomycin for the treatment of severe refractory Clostridium difficile infection-single versus multiple infusions. Aliment Pharmacol Ther 2018; 48: 152-9.
12. Tariq R, Pardi DS, Bartlett MG, Khanna S. Low cure rates in controlled trials of fecal microbiota transplantation for recurrent Clostridium difficile infection: A systematic review and meta-analysis. Clin Infect Dis 2019; 68: 1351-8.
13. Lan N, Ashburn J, Shen B. Fecal microbiota transplantation for Clostridium difficile infection in patients with ileal pouches. Gastroenterol Rep (Oxf) 2017; 5: 200-7.
14. Kim KO, Gluck M. Fecal microbiota transplantation: An update on clinical practice. Clin Endosc 2019; 52: 137-43.
15. Wang S, Xu M, Wang W, et al. Systematic review: adverse events of fecal microbiota transplantation. PLoS One 2016; 11: e0161174.
– – – –
y más que por los resultados de la investigación, que generalmente no son fundamentales para el
pensamiento científico, su importancia estriba en la fertilización que produce en la labor docente,
en la cual aleja el dogmatismo, el criterio de autoridad, para dejar el paso a una modesta actitud de
reflexión, que no es tampoco el estéril escepticismo de quienes por desconocimiento del método científico, creen que para resolver los problemas científicos hay que haber nacido en el hemisferio norte.
Alfredo Lanari (1910-1985)
Despedida de los graduados (1965), En: Vocación y convicción. Reflexiones sobre la Investigación,
el futuro de la Medicina y otros escritos. Compiladores: Rodolfo S. Martin, Juan Antonio
Barcat, Felisa Concepción Molinas. Buenos Aires; Fundación Alfredo Lanari, 1995; p 69-75
