EMILIO A. AGUIRRE, JAVIER F. CUELLO, CYNTHIA P. PURVES
Servicio de Neurocirugía, Hospital Interzonal General de Agudos Petrona de Cordero,
San Fernando, Buenos Aires, Argentina
Resumen El síndrome del trefinado o craniectomizado abarca manifestaciones neurológicas asociadas a la depresión del flap cutáneo y se distingue del síndrome postraumático por su reversibilidad con el tratamiento reparador del defecto craneano. El coma no es una forma habitual de presentación. Comunicamos un caso de presentación atípica en un hombre de 36 años de edad con antecedente de craniectomía descompresiva, que presentó un cuadro de deterioro neurológico profundo atribuible al síndrome del trefinado, el cual revirtió tras la craneoplastía. En la fisiopatología del síndrome intervienen trastornos cerebrovasculares, metabólicos, hidrodinámicos del líquido cefalorraquídeo e hiperdinamismo de las estructuras encefálicas. El gold standard terapéutico es la craneoplastía. Se requieren estudios de mayor peso estadístico para determinar el tiempo quirúrgico apropiado.
Palabras clave: síndrome del trefinado, craniectomía descompresiva, coma, craneoplastía
Abstract Coma due to syndrome of the trephined. The syndrome of the trephined or craniectomized is commonly referred as neurological manifestations associated to skin flap depression and reversible after craneoplasty, which allows its differentiation from post-traumatic syndrome. We present the case of a male patient, 36 years old, with history of decompressive craniectomy. He evolved with sudden neurological worsening associated to syndrome of the trephined and recovery after craneoplasty. Physiopathology of the syndrome involves cerebrovascular, metabolic and cerebrospinal fluid hydrodynamic disturbances as well as parenchymal hyperdynamic mechanisms. Cranioplasty is the gold standard treatment. Still, studies with statistical power are needed to assess correct surgical timing.
Key words: syndrome of the trephined, decompressive craniectomy, coma, cranioplasty
Recibido: 17-X-2017 Aceptado: 23-IV-2018
Dirección postal: Dr. Emilio A. Aguirre, Hospital Interzonal General de Agudos Petrona de Cordero, Belgrano 1955, 1646 San Fernando, Buenos Aires, Argentina
e-mail: emilio_andres_aguirre@live.com.ar
La creciente indicación de descompresiones quirúrgicas para el tratamiento de la hipertensión intracraneana refractaria, ha suscitado la presentación cada vez más frecuente de complicaciones derivadas de éstas1. En 1939 Grant y Norcross acuñaban los términos “síndrome del trefinado” para nominar una entidad rara que complicaba a los sujetos sometidos a craniectomías amplias, definiéndolo como un conjunto de síntomas tales como cefalea, mareos, fatigabilidad, sensaciones inespecíficas en la zona operada, dificultad para concentrarse, trastornos mnésicos, cambios en el humor e intolerancia a las vibraciones, los cuales revertían con la craneoplastía2. Por su parte, Yamaura y Makino comunicaron en 1977 el primer caso de manifestaciones neurológicas derivadas de una marcada concavidad del flap cutáneo que cedieron tras la reposición ósea, cuadro que denominaron “síndrome del colgajo hundido” 3.
Actualmente, se emplean en forma indistinta los términos “síndrome del craniectomizado, trefinado, postcraniectomía, del colgajo hundido y del cerebro hundido”. No obstante, algunos autores como Walker distinguen esta condición del llamado “síndrome postraumático” el cual es consecuencia del tejido neural dañado por el traumatismo y no debido al defecto óseo4. Es por ello que Fodstad en 1984 planteó que solamente debían atribuirse al síndrome del trefinado aquellos signos y síntomas que cedían o eran aliviados tras la craneoplastía5.
Caso clínico
Hombre de 39 años con antecedentes de epilepsia, alcoholismo, abuso de sustancias, que ingresó por guardia en enero del 2015 por deterioro del sensorio secundario a un traumatismo encéfalo-craneano (TEC) por caída de propia altura debida a convulsión tónico-clónica generalizada. El examen neurológico pos-reanimación del score de Glasgow (GCS) fue 5/15, por lo cual se realizó sedación e intubación orotraqueal. La tomografía (TC) de encéfalo evidenció un hematoma subdural agudo frontoparietotemporal izquierdo, y hematomas intraparenquimatosos frontales bilaterales con colapso de ventrículo lateral izquierdo y desviación de la línea media (Fig. 1 A). Se realizó una craniectomía descompresiva frontopatietotemporal izquierda y evacuación de los hematomas extra e intraaxiales (Fig. 1 B).
Evolucionó favorablemente y se otorgó el alta hospitalaria a los 28 días de la cirugía con un Glasgow Outcome Scale (GOS) de 3, a expensas de afasia y hemipejía derecha.
A las siete semanas postcraniectomía fue readmitido en el Servicio de Emergencias por un cuadro de deterioro neurológico de aproximadamente seis días de evolución. El examen clínico reveló un paciente en mal estado general, deshidratado, emaciado, vigil, pupilas isocóricas reactivas, sin respuesta motora, con excavación marcada del colgajo cutáneo en el sitio del defecto óseo craneano. Se realizó una nueva TC de cerebro en la que se observó importante hundimiento del flap
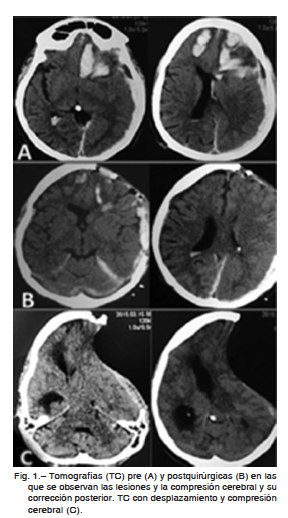
cutáneo y depresión del parénquima cerebral subyacente, desplazamiento de línea media de más de 10 mm, colapso de ventrículo lateral izquierdo y obliteración parcial de cisternas perimesencefálicas, con un área de craniectomía de aproximadamente 130 cm2 (Fig. 1 C).
Se descartaron focos de infección y trastornos del medio interno, específicamente del ionograma, estatus epiléptico no convulsivo y otras alteraciones de la actividad eléctrica cerebral mediante análisis de sangre y electroencefalograma, respectivamente. Al ser un síndrome que no cursa con hipertensión endocraneana, el doppler transcraneal y la ecografía de la vaina de nervios ópticos no se consideraron relevantes como métodos diagnósticos.
Se inició hidratación endovenosa y medidas terapéuticas conservadoras destinadas a reexpandir el contenido intracranial (posición de Trendelemburg), no obteniéndose mejoría clínica. Evolucionó con deterioro del sensorio, anisocoria a expensas de midriasis izquierda requiriendo intubación orotraqueal y asistencia ventilatoria mecánica.
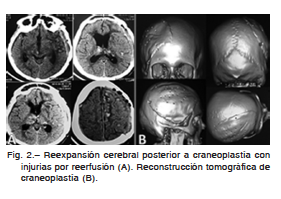
Se interpretó el coma secundario al defecto óseo craneano, por lo cual se realizó una craneoplastía de urgencia con metilmetacrilato. Un nuevo control tomográfico reveló reexpansión del parénquima cerebral comprimido, corrección de la línea media y cisternas peritroncales, múltiples imágenes parenquimatosas espontáneamente hiperdensas compatibles con pequeñas hemorragias intracerebrales, que se asumieron secundarias a un fenómeno de reperfusión a nivel mesencefálico, frontal y parietal (Fig. 2)
Cursó el postoperatorio con franca mejoría del estado neurológico y reversión de la anisocoria. Se otorgó el alta a los siete días de internación con GOS 3.
Discusión
El síndrome del craniectomizado corresponde a una complicación infrecuente de las craniectomías descompresivas. Si bien su incidencia se desconoce con certeza, cada vez son más frecuentes los informes de casos en la literatura, lo que podría deberse al incremento del empleo y tamaño de craniectomías para el tratamiento de la hipertensión intracraneana incontrolable secundaria a trauma craneoencefálico grave, stroke maligno, trombosis venosa cerebral y hematomas intracerebrales espontáneos6.
Su espectro clínico es variable, denotando manifestaciones vagas e inespecíficas hasta el deterioro neurológico súbito en la minoría de los casos con la característica común de revertir con el tratamiento7. Si bien existen medidas conservadoras que pueden revertir transitoriamente el cuadro, tales como la posición de Trendelemburg o la infusión salina al 0.9% intratecal, la piedra angular del tratamiento está dada por la reparación quirúrgica del defecto óseo craneano.
La fisiopatología del síndrome se cree multifactorial, que incluye alteraciones hidrodinámicas del líquido cefalorraquídeo (LCR), cambios en el metabolismo y flujo sanguíneo cerebral, presión ejercida por el gradiente atmosférico y movimientos del parénquima. En condiciones normales un individuo en decúbito dorsal presenta una presión de LCR de 15cm H2O y en posición erecta una presión de 0 a nivel de la cisterna magna y –8 cm H2O en los ventrículos. Esta presión negativa en un paciente craniectomizado genera un efecto vacuum o suctor que se adiciona a la presión atmosférica positiva en sentido opuesto, favoreciendo la depresión del flap cutáneo y el tejido cerebral subyacente8. Asimismo, este hundimiento provoca colapso del espacio subaracnoideo, contribuyendo a la alteración de la dinámica normal del LCR.
En sujetos craniectomizados se presenta tanto una disminución del flujo arterial como decremento del retorno venoso9. Lo primero ocurre como consecuencia del aumento de la resistencia vascular secundaria a la transmisión de la presión atmosférica a los vasos sanguíneos cerebrales, como así también debido a la distorsión de los vasos sanguíneos por desviación de las estructuras de la línea media. El retorno venoso, por su parte, se ve afectado por la compresión cerebral focal en el sitio del hundimiento. Ambos fenómenos contribuyen a la disminución de la pulsatilidad del cerebro hundido y al efecto vacuum sobre el colgajo. Una consecuencia inmediata de estos cambios corresponde a la falla de la autorregulación circulatoria cerebral, mecanismo por el cual se explica la presentación de injurias por reperfusión tras la craneoplastía10. Diferentes autores propugnan que las velocidades de flujo (medidas por doppler transcraneal) aumentan en las arterias cerebral media y carótida interna ipsilaterales y contralaterales cuando se realiza la restauración del defecto óseo en pacientes craniectomizados, particularmente cuando este gesto se efectúa en forma precoz11. Además, se observa que las velocidades de flujo de los hemisferios dañados en pacientes craniectomizados tienden a decrecer con los cambios posturales (sedestación o bipedestación), revirtiéndose esta situación con la craneoplastía12.
El empleo de tomografía por emisión de positrones con fluorodeoxiglucosa ha permitido objetivar una disminución del metabolismo de la glucosa en los hemisferios dañados respecto de los sanos en craniectomizados, siendo directamente proporcional a las velocidades de flujo sanguíneo cerebral de cada hemisferio. Dicha alteración metabólica se corrige con la colocación del injerto óseo autólogo o heterólogo casi a valores normales y representa un factor predictivo de la mejoría clínica; esto es, un aumento de la captación del radionucleído se correlaciona con una mejoría clínica12. Es probable que esto se deba a una activación de neuronas en estado de hipoflujo o “penumbra” en los hemisferios dañados.
Por otro lado, la descompresión quirúrgica del cráneo convierte una cavidad cerrada en un sistema abierto supeditado a la presión atmosférica. La flaccidez de la piel y tejido subcutáneo absorbe parcialmente la presión de la atmósfera suscitando un gradiente positivo hacia el endocráneo con la consecuente depresión del flap cutáneo7. Esto último está relacionado directamente con el tamaño del defecto óseo y favorecido por situaciones de hipotensión del LCR13.
Un estudio realizado por Picard en 2011 a través de observaciones ecográficas en pacientes craniectomizados reveló que existe un movimiento en masa (tipo pistón) de las estructuras intracraneanas, en especial a nivel centroencefálico (diencéfalo, tronco cerebral y estructuras temporales mesiales) hacia el sitio de menor resistencia, que corresponde a la craniectomía, en situaciones de Valsalva, tos o respiración sostenida. Este movimiento exagerado o hiperdinamismo se atribuiría a la dilatación de cisternas basales por pasaje del LCR espinal al endocráneo, impulsado por la ingurgitación de las venas epidurales espinales. Esta condición es favorecida por la resistencia disminuida del continente craneal al LCR ante defectos óseos craneanos. El autor asocia estos movimientos con daño tisular por un mecanismo de cizalla del tentorio hacia las estructuras centroencefálicas14.
El tiempo quirúrgico apropiado para la craneoplastía es incierto, pues existen varios trabajos que muestran grandes beneficios cuando se realiza en forma precoz (antes de las 12 semanas) en términos de mejoría del GOS, menor hospitalización y menor incidencia de síndrome del craniectomizado. En contrapartida, la craneoplastía precoz se asocia a mayores tasas de infecciones, hematomas intracerebrales y complicaciones debidas al edema cerebral persistente o recurrente15.
En conclusión, el coma es una presentación clínica infrecuente del síndrome del trefinado y de mecanismos fisiopatológicos multifactoriales. En adición a la histórica utilidad estética y protectora, la craneoplastía es la piedra angular del tratamiento de este síndrome, siendo precisa la realización de estudios de mayor peso estadístico para definir el tiempo quirúrgico apropiado.
Conflicto de intereses: Ninguno para declarar
Bibliografía
1. Polin RS, Shaffrey ME, Bogaev CA, et al. Decompressive bifrontal craniectomy in the treatment of severe refractory posttraumatic cerebral edema. Neurosurgery 1997; 41: 84-92.
2. Grant FC, Norcross NC. Repair of cranial defects by cranioplasty. Ann Surg 1939; 110: 488-512.
3. Yamaura A, Makino H. Neurological deficits in the presence of the sinking skin flap following decompressive craniectomy. Neurol Med Chir (Tokyo) 1977; 17: 43-53.
4. Walker AE, Erculei F. The late results of cranioplasty. Arch Neurol 1963; 9:105-10. En: https://jamanetwork.com/journals/jamaneurology/article-abstract/564536; consultado septiembre 2017.
5. Fodstad H, Love JA, Ekstedt J, Friden H, Liliequist B. Effect of cranioplasty on cerebrospinal fluid hydrodynamics in patients with the syndrome of the trephined. Acta Neurochir (Wien) 1984; 70: 21-30.
6. Aarabi B, Hesdorffer DC, Ahn ES, Aresco C, Scalea TM, Eisenberg HM. Outcome following decompressive craniectomy for malignant swelling due to severe head injury. J Neurosurg 2006; 104: 469-79.
7. Ashayeri K, M Jackson E, Huang J, Brem H, R Gordon C. Syndrome of the trephined: A systematic review. Neurosurg 2016; 79: 525-534.
8. Paldino M, Mogilner AY, Tenner MS. Intracranial hypotension syndrome: a comprehensive review. Neurosurg Focus 2003; 15: ECP2.
9. Halani SH, Chu JK, Malcolm JG, et al. Effects of cranioplasty on cerebral blood flow following decompressive craniectomy: a systematic review of the literature. Neurosurgery 2017; 81: 204-16.
10. Cecchi PC, Rizzo P, Campello M, Schwarz A. Haemorrhagic infarction after autologous cranioplasty in a patient with sinking flap syndrome. Acta Neurochir (Wien) 2008; 150: 409-10.
11. Song J, Liu M, Mo X, Du H, Huang H, Xu GZ. Beneficial impact of early cranioplasty in patients with decompressive craniectomy: evidence from transcranial Doppler ultrasonography. Acta Neurochir (Wien) 2014; 156: 193-8.
12. Winkler PA, Stummer W, Linke R, Krishnan KG, Tatsch K. The influence of cranioplasty on postural blood flow regulation, cerebrovascular reserve capacity, and cerebral glucose metabolism. Neurosurg Focus 2008; 8: e9.
13. Bhat AR, Kirmani AR, Nizami F, Kumar A, Wani MA. Sunken brain and scalp flap syndrome following decompressive extra-craniectomy. Indian J Neurotrauma 2011; 8: 105-8. En: http://medind.nic.in/icf/t11/i2/icft11i2p105.pdf, consultado septiembre 2017.
14. Picard NA, Zanardi CA, Gruarín JFJ. Maniobra de Valsalva y tos en pacientes craniectomizados: observaciones ecográficas (modo B) a favor de la craneoplastía precoz. Rev Argent Neurocir 2011; 25: 155-62.
15. Tasiou A, Vagkopoulos K, Georgiadis I, Brotis AG, Gatos H, Fountas KN. Cranioplasty optimal timing in cases of decompressive craniectomy after severe head injury: a systematic literature review. Interdiscip Neurosurg 2014; 107-11. En: https://www.sciencedirect.com/science/article/pii/S2214751914000292; consultado septiembre 2017.
– – – –
[…] En efecto ¿qué es la Naturaleza? No es la madre que nos dio la luz: es creación nuestra. Despierta ella a la vida en nuestro cerebro. Las cosas existen porque las vemos, y lo que vemos y como lo vemos depende de las artes que han influido sobre nosotros. Mirar una y verla son actos muy distintos. No se ve una cosa hasta que se ha comprendido su belleza. Entonces y solo entonces nace a la existencia. Ahora la gente ve la bruma, no porque la haya, sino porque unos poetas y unos pintores le han enseñado el encanto misterioso de sus efectos. Nieblas han podido existir en Londres durante siglos. Hasta me atrevo a decir que no han faltado nunca. Pero nadie las vio, y por eso no sabíamos nada de ellas. No existieron hasta el día en que el Arte las inventó. […]
Oscar F. Wilde (1854-1900)
La decadencia de la mentira (Observaciones) En: Ensayos y Diálogos. Buenos Aires: Hyspamérica, 1985, p 131. Traducción de Julio Gómez de la Serna.
